Meine ersten beiden Artikel über wundersame Märchen in den Medien habe ich bereits 2013 auf der Plattform Symptome.ch publiziert. Nachdem diese Art von Märchen in den Medien zunehmend häufiger und penetranter wird, habe ich mich ungeachtet zahlreicher anderer Projekte und Aufgaben entschlossen, einzelne Märchen wieder zu kommentieren, um besonders haltlose Behauptungen nicht unwidersprochen stehen zu lassen.
Eines der Lieblingsthemen für Medienmärchen war auch im vergangenen Jahr wieder das Sonnenhormon Vitamin D. Einerseits steigt die Zahl der wissenschaftlichen Publikationen zum Thema Vitamin D unaufhörlich. Allein in der internationalen Datenbank pubmed finden sich Anfang 2017 rund 26.000 Artikel gelistet. Doch genauso stetig wie der Anstieg dieser Publikationen ist auch die Zunahme der „warnenden Äußerungen von Experten“ unterschiedlichster Provenienz, die den Vitamin D-Hype mit seinen „haltlosen Versprechungen und die gesundheitlichen Folgen der Überdosierung“ anprangern. Wer hat nun Recht? Was ist Science, was ist Fiction?
Stellungnahme der Gemeinsamen Expertenkommission des Bundesamtes für Verbraucherschutz und Lebensmittelsicherheit (BVL) und des Bundesinstituts für Arzneimittel und Medizinprodukte BfArM
Ohne auf die diversen, meist offenkundig unqualifizierten Sendungen einiger Fernsehsender einzugehen (die „Visite“ des Norddeutschen Rundfunks macht hier eine löbliche Ausnahme!) möchte ich die „märchenhafte“ Situation anhand eines Ausschnitts aus der Pressemitteilung des Bundesamtes für Verbraucherschutz und Lebensmittelsicherheit (!) vom 26.01.2016 beleuchten. Auch wenn diese Thematik auf den ersten Blick etwas trocken erscheint, so hat sie doch massive potentielle Konsequenzen für die Versorgung der Bevölkerung mit Vitamin D. Außerdem, wenn Sie durchhalten, gibt es anschließend nicht nur einige echte „präventive Leckerbissen“ zum Thema Vitamin D, sondern ganz am Ende auch noch die tolle Geschichte vom „Vitamin D-Hammer“.
Also, los geht‘s:
- „Die Gemeinsame Expertenkommission des Bundesamtes für Verbraucherschutz und Lebensmittelsicherheit (BVL) und des Bundesinstituts für Arzneimittel und Medizinprodukte (BfArM) hat jetzt (das war Anfang 2016, Anmerkung J.S.) in einer Stellungnahme festgestellt, dass ein Produkt, das maximal 20 Mikrogramm (800 I.E.) Vitamin D zur Deckung des täglichen Bedarfs enthält, als Nahrungsergänzungsmittel eingestuft werden kann …“
- “… Für eine Dosierung oberhalb von 800 IE pro Tag sieht die Kommission aufgrund einer Überschreitung der für die Aufrechterhaltung der psychischen und physischen Funktionen erforderlichen Menge keine ernährungsspezifische oder physiologische Wirkung im Kontext der Ernährung mehr“.
- “… Im Fall einer echten Mangelerkrankung kann eine Behandlung mit einem höher dosierten Vitamin-D-Präparat sinnvoll sein. Ein solches Produkt ist demzufolge als Arzneimittel zu bewerten und entsprechend zu kennzeichnen“.
Das liest sich zunächst einmal schlüssig und unauffällig. Der letzte Satz bedeutet jedoch, dass zukünftig alle Vitamin-D Präparate, die mehr als die „Kinderdosis“ von 800 IE enthalten, zu rezeptpflichtigen Arzneimitteln werden. Dies hat dann zur Folge, dass der angeblich „mündige Bürger“ sein Vitamin D-Defizit nicht mehr in eigener Verantwortung durch den Kauf von Nahrungsergänzungsmitteln ausgleichen kann, sondern dass er „medikalisiert“ wird, d. h. einen Arzt um ein Rezept bitten muss. Da dieser im Zweifelsfall (immer noch) nicht über die Bedeutung von Vitamin D aufgeklärt ist, wird es eines „kleinen Kämpfchens“ bedürfen, ein solches Rezept zu erhalten. Damit sinkt natürlich die Wahrscheinlichkeit, dass der bevölkerungsweite Mangel an Vitamin D (einschließlich zahlreicher chronischer Krankheiten) mithilfe einfach zu beschaffender Nahrungsergänzungsmittel nachhaltig beseitigt wird. Gottlob, die Umsätze der „Kranken-Industrie“ sind gerettet.
So findet sich denn auch in dem 16 Seiten umfassenden Gutachten eine klare Zielvorgabe: „Ziel dieser Gemeinsamen Expertenkommission ist es, als unabhängiges Gremium unter Berücksichtigung wissenschaftlicher Erkenntnisse und rechtlicher Vorgaben Kriterienkataloge, Entscheidungsbäume und Stellungnahmen zu erarbeiten, um mögliche Gesundheitsgefahren besser erkennen oder die Einstufung eines Stoffes als Arzneimittel erleichtern zu können“. Auf diese Weise lassen sich aus fehlenden Bestandteilen in unserer industriell verarbeiteten Nahrung elegant Arzneimittel machen und mit einem vielfach größeren Gewinn vermarkten als es mit Nahrungsergänzungsmitteln möglich ist.
Bezeichnenderweise werden in dem Gutachten die Namen der „Experten dieses unabhängigen Gremiums“ nicht genannt. Ein Blick auf die Literaturliste zeigt noch weitere Unzulänglichkeiten: zunächst einmal ist sie mit 19 Titeln angesichts der eingangs erwähnten 26.000 Publikationen in den Datenbanken eher dürftig. Ferner handelt es sich – abgesehen von wenigen Ausnahmen – um deutsche Publikationen, die älter als vier Jahre sind. International wurden in dieser Zeit jedoch knapp 10.000 Artikel zum Thema Vitamin D veröffentlicht! Diese überwiegend in englischer Sprache verfassten Arbeiten alle zu sichten, war den „Experten“ wohl doch etwas zu mühsam.Oder war es gar Absicht? Ein Schelm, der Böses dabei denkt! Dabei hätte sich das Anschauen durchaus gelohnt, finden sich doch unter diesen Arbeiten zahlreiche echte „präventive Delikatessen“, die ich eingangs bereits angekündigt habe und die das Sonnenhormon in einem ganz anderen Licht erscheinen lassen. Hier kommen einige Kostproben.
Dosierung und Referenzwert von Vitamin D
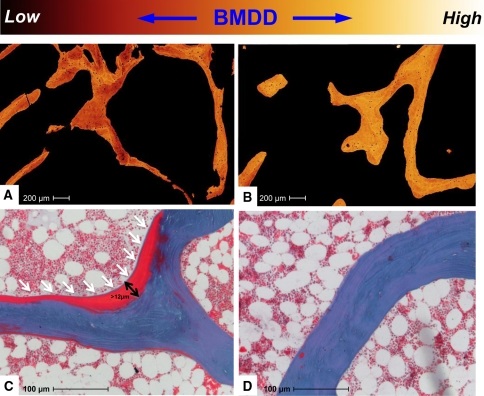
Los geht’s mit dem Referenzwert im Blut: Die Arbeitsgruppe von Amling und Barvencik des Universitätsklinikums Eppendorf in Hamburg haben der ewigen Diskussion, ob die untere Referenzgrenze für Vitamin D im Blut bei 20 ng/ml oder 30 ng/ml liegt, endgültig ein Ende bereitet (Domarus et al. 2011). Sie konnten auf der Basis von Knochenbiopsien zeigen, dass unterhalb eines Vitamin D-Spiegels von 30 ng/ml die Verkalkung des neu gebildeten Knochens nicht mehr gewährleistet ist. In der nachstehenden Abbildung ist auch für einen Laien deutlich zu erkennen, dass im Bild A gelb/orange gefärbten Knochenbälkchen deutlich dünner sind als im Bild B. Dies entspricht dem typischen Befund einer . Im Bild D ist der regelrecht verkalkte Knochen blau dargestellt während sich in der Abbildung C aufgelagert ein breiter roter Saum nicht verkalkter Knochen als Folge des Vitamin D-Mangels findet. Durch die fehlende Verkalkung bleibt der Knochen weich, was im kindlichen Alter als Rachitis bezeichnet wird und bei erwachsenen Personen zu der im Bild B dargestellten Osteoporose führt. Wie wirkungsvoll eine verbesserte Vitamin D-Zufuhr sein kann, hat die Einführung der generellen Vitamin D-Supplementation bei Säuglingen in Deutschland gezeigt: die Rachitis ist bei uns durch diese Maßnahme nahezu völlig beseitigt worden.
Auf zum nächsten Thema: so ein kleiner Säugling ist mit etwa 400-600 IE Vitamin D pro Tag gut versorgt. Er wiegt ja auch nur einige Kilogramm. Doch wie borniert muss man denn sein, um einen Erwachsenen, der locker 20 mal so viel wiegt, mit 800 IE pro Tag versorgen zu wollen? Das kann doch nach Adam Riese nicht funktionieren, liebe „Experten“ des Bundesinstituts für Arzneimittel und Medizinprodukte!
Als Begründung für diesen Schwachsinn dient allenthalben eine Berechnung des amerikanischen „Institutes of Medicine (IOM)“. Diese beruht auf zehn Supplementationsstudien, die im Winter nördlich des 50. Breitengrades gemacht wurden. Aus den Daten errechnete das IOM, dass eine Aufnahme von 600 IE pro Tag ausreiche, um einen Wert von 50 nmol/L (umgerechnet 20 ng/ml) bei 95,7 % der Bevölkerung zu erreichen (Ross 2011). Das Ergebnis ist in der nachfolgenden Abbildung als obere grüne Kurve dargestellt.
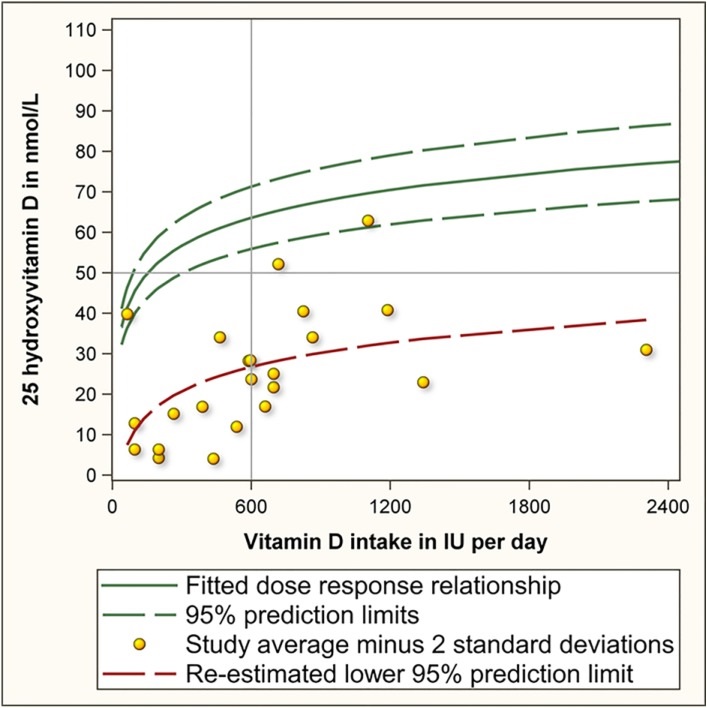
Die Überprüfung der Daten durch zwei kanadische Wissenschaftler (untere rote Kurve) ergab jedoch einen nur halb so hohen Wert von 26,8 nmol/L (umgerechnet mal gerade 10 ng/ml) bzw. eine doppelt so hohe Dosis Vitamin D für den angestrebten Effekt. Die Korrektur wurde bereits vor drei Jahren international publiziert (Veugelers und Ekwaru 2014). Doch offensichtlich ist diese Kunde nicht bis zu den „Experten“ des BfArM durchgedrungen.
Dabei wurde bei diesen Berechnungen nicht einmal die zunehmende Problematik des Übergewichtes in der Bevölkerung berücksichtigt: Bereits im Bundesgesundheitssurvey 1998 wurde bei 67,1 % der deutschen Männer und bei 53,0 % der Frauen ein Body-Mass-Index (BMI) >25 gemessen, was einem vergleichsweise leichten Übergewicht entspricht. Der Anteil der deutlich übergewichtigen Personen (BMI ≥ 30) hat sich 10 Jahre später bei Männern von 18,9 % auf 23,3 % und bei Frauen von 22,5 % auf 23,9 % erhöht (Mensink et al. 2013). Das ist rund ein Viertel der Bevölkerung! Da das Sonnenhormon Vitamin D fettlöslich ist, verschwinden die 800 IE, die die Expertenkommission diesen übergewichtigen Menschen zugesteht, komplett im Nirwana des reichlich vorhandenen Fettgewebes.
Solche Minidosen reichen daher nicht für die erforderliche Normalisierung des Vitamin D-Spiegels aus. Die amerikanische Laienbewegung „Grassroothealth“, die sich bereits seit einigen Jahren intensiv um die Beseitigung des Vitamin D-Mangels in Amerika bemüht (die amerikanische Bevölkerung ist noch fetter als die deutsche), konnte zeigen, dass zahlreiche Mitglieder ihrer Organisation eine tägliche Vitamin D-Dosis von 10.000 IE und mehr benötigen, um einen regelrechten Vitamin D-Spiegel zu erreichen.
Aktuelle klinische Ergebnisse zum Thema Diabetes und Vitamin D
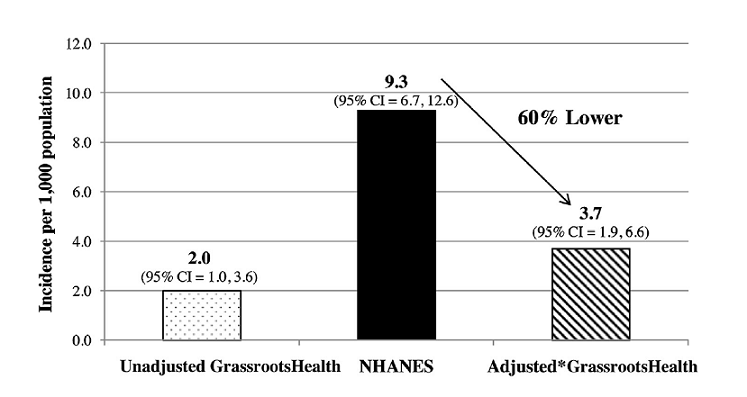
Dass sich die Bemühungen um einen regelrechten Vitamin-D Spiegel lohnen, belegen umfangreiche Berichte zu nahezu allen chronischen Krankheiten, ganz gleich ob sich dabei um Diabetes, Demenz, Herz-Kreislauferkrankungen oder Krebs handelt. Wie ein solcher Effekt aussehen kann, hat die schon zitierte Laienbewegung „Grassroothealth“ zum Thema Diabetes gezeigt. Die Daten von 4.133 Mitgliedern wiesen im Mittel einen Vitamin D-Spiegel von 41 ng/ml und eine Häufigkeit für Diabetes Typ 2 von 3,7 Fällen auf 1.000 Einwohner auf. Die etwa gleich starke Vergleichsgruppe des amerikanischen National Health and Nutrition Survey (NHANES) mit 4.078 Teilnehmern (repräsentativ für die amerikanische Bevölkerung) zeigte einen etwa halb so hohen mittleren Vitamin D-Spiegel von 22 ng/ml und eine mehr als doppelt so hohe Häufigkeit für Diabetes Typ 2 von 9,3 Fällen auf 1000 Einwohner (McDonnell et al. 2016).
Aber auch wenn das Kind bereits in den Brunnen gefallen ist, d.h. bei bereits manifesten Diabetes Typ 2, hat eine Vitamin D-Supplementation eindrucksvolle Effekte, wenn denn – im Gegensatz zu den Empfehlungen der „Experten“ des BfArM – ausreichend hoch dosiert wird. Um diese Aussage zu überprüfen erhielten 100 Patienten mit Diabetes Typ 2 zwei Monate lang täglich 4.500 IE unter Kontrolle der Blutzucker und HbA1c-Werte sowie verschiedener Lipidwerte. Nach zwei Monaten fand sich ein signifikanter Anstieg des mittleren Vitamin D-Spiegels von 16,0 ng/ml auf 49,2 ng/ml und ein signifikanter Abfall der Nüchternblutzuckerspiegels und der HbA1c-Werte. Patienten mit Vitamin D-Spiegeln >61 ng/ml zeigten signifikant niedrigere Werte für Gesamtcholesterin und LDL sowie höhere Werte für HDL. Bei weiblichen Diabetikern fand sich zusätzlich ein signifikanter Abfall der Triglyzeride (Mohamad et al. 2015). Und dies alles Dank ein paar „Krümeln Vitamin D“.
Fehlender Nachweis der Toxizität von Vitamin D trotz höherer Dosierungen und höherer Spiegel in der Bevölkerung
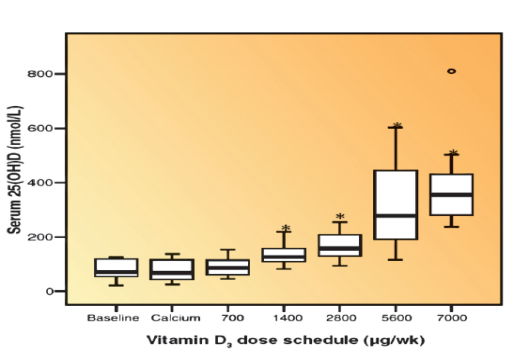
Und nun noch ein Wörtchen zu der immer wieder zitierten Gefährlichkeit von Vitamin D. Bereits im Jahr 2007 wies die kanadische Arbeitsgruppe von Prof. Vieth darauf hin, dass die Obergrenze einer sicheren Vitamin D-Zufuhr bei Dosierungen >250 µg/Tag (10.000 IE/Tag) liegt (Hathcock et al. 2007). Die nachstehende Abbildung dieser Arbeitsgruppe zeigt die Ergebnisse einer Untersuchung mit Multiple Sklerose Patienten über 28 Wochen(Kimball et al. 2007).
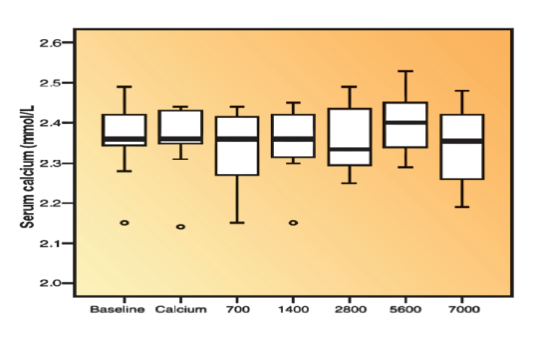
Eine Steigerung der Vitamin D-Dosis von 4.000 IE täglich (700 µg pro Woche) auf 40.000 IE täglich (7000 µg, unteres Bild) führte zwar zu einem beachtlichen mittleren Vitamin D-Spiegel von fast 400 nmol/l (154 ng/ml, unteres Bild), nicht jedoch zu der immer wieder zitierten, bedrohlichen Hyperkalzämie (oberes Bild) oder einer vermehrten Ausscheidung von Kalzium im Urin.
Seit diesen Veröffentlichungen ist es zu einer deutlichen Zunahme nicht nur der Häufigkeit von Vitamin D-Therapien, sondern auch zur Verabreichung deutlich höherer Dosierungen gekommen. Entsprechend findet sich in einer Bestandsaufnahme der amerikanischen Mayo Klinik von 2015 ein Anstieg der Häufigkeit von Werten >50 ng/ml (20 ng/ml) bei der Untersuchung von 20.308 Serumproben aus der Routinediagnostik (Dudenkov et al. 2015): von neun Fällen im Jahr 2002 auf 233 Fälle im Jahr 2011, jeweils bezogen auf 100.000 Personenjahre.
Es fand sich allerdings in diesen Blutproben keine signifikante Beziehung zwischen dem gemessenen Vitamin D-Spiegel und den Kalzium-Werten oder dem Risiko einer Hyperkalzämie. Lediglich in vier Fällen (0,2 %) waren Vitamin D-Werte >50 ng/ml mit einer Hyperkalzämie verbunden. Jedoch nur in einem Fall fanden sich klinische Zeichen einer Toxizität. Dabei handelt es sich um den höchsten gemessenen Wert von 364 ng/ml! Verursacht wurde dieser extreme Wert durch eine zum Teil mehrfache Einnahme von 50.000 IE Vitamin D pro Tag (!) in Verbindung mit 3g Kalzium. Also alles in allem ein Extremfall. Diese bevölkerungsweite Studie in den USA bestätigt somit die bereits vorgestellten experimentellen Ergebnisse der kanadischen Arbeitsgruppe und die praktischen Erfahrungen der Organisation Grassroothealth.
Der Vitamin D-Hammer
Der Begriff stammt nicht von mir, sondern von dem Kollegen Gary Schwalfenberg, einem kanadischen „Family Physician“, was wohl unserem deutschen Hausarzt entspricht. Er ist einer der führenden Vitamin D-Experten Kanadas und hat sich in einem Leserbrief an seine Verbandszeitschrift „Canadian Family Physician – Le Médecin de famille canadien“ zum Thema Vitamin D und Influenza (Virusgrippe) geäußert (Schwalfenberg 2015). Der Anlass für seinen Leserbrief war ein Artikel in der Zeitschrift über den Einsatz von Neuraminidasehemmern, einem rezeptpflichtigen Arzneimittel, das die Krankheitsdauer der Virusgrippe abkürzen soll (ein in Deutschland verfügbares Präparat ist Tamiflu).
Angesichts der umfangreichen Nebenwirkungen, die von Übelkeit und Erbrechen bis hin zu kognitiven Störungen und Delir reichen, und der fraglichen Wirksamkeit verordnet der Kollege diese Medikamente in seiner Praxis nicht mehr und empfiehlt, dies generell nicht mehr zu tun. Stattdessen weist er auf die Bedeutung von Vitamin D zur Prophylaxe der Virusgrippe hin, da diese in schöner Regelmäßigkeit in der dunklen Jahreszeit auftritt, in der die Menschen von einem Mangel an Vitamin D betroffen sind.
Zu diesem Themenkreis gibt es nicht nur zahlreiche epidemiologische Untersuchungen (also das Zusammentreffen von Vitamin D-Mangel und Infektanfälligkeit), sondern auch eine evidenzbasierte Studie, d.h. doppelblind, Placebo-kontrolliert und randomisiert wie für die Prüfung eines Medikamentes. Japanische Kollegen haben bei diesem „Experiment“ an Schulkindern gezeigt, dass eine vorbeugende Vitamin D-Gabe während des Winters 60 % der Kinder vor einer Influenza-Grippe schützte (Urashima 2010). Sozusagen als Nebeneffekt fand sich eine 80-prozentige Verminderung von Asthmaanfällen bei den durch Vitamin D geschützten Kindern.
Umfangreiche Laboruntersuchungen haben zudem gezeigt, dass Vitamin D ganz wesentlich an der Steuerung unseres Immunsystems beteiligt ist. Einerseits unterdrückt Vitamin D die überschießende Immunreaktion, die bei allen Autoimmunerkrankungen für die ausgedehnten Gewebszerstörungen verantwortlich ist (z. B. Rheuma, Schuppenflechte, Multiple Sklerose, etc.). Zum anderen beruht die Wirkung bei der schon geschilderten Abwehr von Infekten auf der Vitamin D-abhängigen Bildung körpereigener Abwehrstoffe gegen die Erreger (Viren und Bakterien!). Dabei ist Vitamin D jeglicher Grippeimpfungen überlegen, da es gegen alle Erreger (und nicht nur gegen den „für das laufende Jahr erwürfelten“ Stamm) des Influenza-Virus wirkt.
Entsprechend berichtet der kanadische Kollege, dass seit der Einführung einer allgemeinen Vitamin D-Prophylaxe in seiner Praxis (mit Vitamin-D-Spiegeln > 40 ng/ml) nur noch wenige Patienten mit einer Erkältung in seiner Praxis erscheinen. Für diese kommt dann der „Vitamin D-Hammer“ zum Einsatz: 2-3 Tage lang werden einmal 50.000 IE oder 3 × 10.000 IE Vitamin D über den Tag verteilt eingenommen. Dies führt nach seinen Erfahrungen zu einer dramatischen Verbesserung der Symptome, die innerhalb von 48-72 Stunden verschwinden. (Die einmalige Zufuhr von 100.000 IE ist ohne jegliches Risiko, da sie bei normalgewichtigen Personen lediglich zu einer Erhöhung des Vitamin D Spiegels im Blut um 10 ng/ml führt).
Ich habe den „Vitamin D-Hammer“ inzwischen bei mir selbst ausprobiert und auch einige Kollegen dazu angestiftet – jedes Mal mit beachtlichem Erfolg. Nachdem der Vitamin-D-Winter gerade seinen Höhepunkt erreicht (die Vitamin D-Spiegel der Mehrheit der Bevölkerung sind im Keller!) wird sich in den kommenden Wochen reichlich Gelegenheit finden, die Wirkung des „Vitamin D-Hammers“ auszuprobieren. Noch effektiver ist natürlich die konsequente, ganzjährige Zufuhr ausreichender Mengen an Vitamin-D. Viel Erfolg!
Übrigens: Passend zum Jungen auf unserem Artikelbild:
Dem Medienmärchen dass man selbst im Winter nur mit dem Gesicht (und den Händen) in der Sonne Vitamin D erzeugen kann, nehmen wir uns in einem der nächsten Artikel an. Das geht in unseren Breiten nämlich nicht!





8 Kommentare in “Das Märchen vom unnötigen und gefährlichen Vitamin D”